Lunes 23 de febrero 2026 - 16.35 hs.
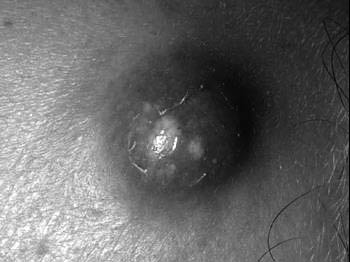
Según el doctor Ronald López, pediatra de la Policlinica IPS Ingavi un forúnculo es una forma de infección bacteriana de la piel, generalmente causada por un germen común que vive en la superficie de esta sin causar problemas, en ciertas circunstancias, este microorganismo puede atravesar la barrera de la piel y provocar una infección, dando lugar al doloroso forúnculo o susu´a .
Esta infección del folículo piloso (donde nace el pelo) y del tejido que lo rodea. Generalmente es causada por una bacteria llamada Staphylococcus aureus.
Ante la presencia de un forúnculo, el doctor López recomienda acudir al médico y no intentar manipular la lesión, ya que esto puede empeorar la situación. "El forúnculo no es un granito de acné. Si uno intenta apretarlo, puede crecer y convertirse en un absceso, lo cual es mucho más serio," advirtió. El doctor también resaltó la importancia de la higiene en la prevención de estas infecciones, especialmente en personas que practican deportes o que tienen heridas en la piel. Asimismo, señaló que el estrés puede ser un factor que propicie la aparición de forúnculos recurrentes en algunas personas.
¿Por qué aparece el susu´a ?
Por microtraumatismos que podrían ser rasguños, picaduras de insectos o el roce de la ropa que permiten que la bacteria entre a la piel también por el calor y la humedad que favorecen la proliferación bacteriana.
Muchos niños tienen la bacteria en su nariz o piel sin estar enfermos, pero ante una mínima lesión, esta invade el tejido.
¿Qué hacer si aparece?
Compresas tibias aplicando paños limpios con agua tibia 3 o 4 veces al día. Esto ayuda a que el forúnculo drene espontáneamente (se "abra" solo).
Higiene estricta lavando la zona con jabón blanco, de coco, o antiséptico y mantener las uñas del niño cortas y limpias.
El lavado de manos es clave antes y después de tocar la lesión para evitar el autocontagio a otras partes del cuerpo.
Lo que NO se debe hacer
¡No apretar ni pinchar! Al intentar "reventarlo", podemos empujar la infección hacia capas más profundas de la piel o incluso al torrente sanguíneo.
No usar remedios caseros evitar cremas con corticoides, emplastos de plantas o sustancias que no tengan aval médico, ya que pueden irritar más o enmascarar la infección.
¿Cuándo recurrir al pediatra?
El médico expresa que no todos los forúnculos se manejan igual. Los padres deben consultar si el niño presenta fiebre persistente y ve que la zona roja alrededor del forúnculo se extiende rápidamente (signo de celulitis) o cuando el dolor es muy intenso e impide el descanso.
Y tener cuidado si aparece en zonas de riesgo como ser la cara, cerca del ojo o en la columna vertebral ya que se podría complicar con abscesos profundos que requieren drenaje quirúrgico . Y si la bacteria pasa a la sangre, puede afectar órganos internos o incluso los huesos (osteomielitis).
¿Quiénes se ven más afectados?
En términos generales, los forúnculos no tienen una preferencia marcada por el sexo antes de la pubertad; afectan a niños y niñas por igual. Sin embargo, al llegar a la adolescencia, se observa una incidencia ligeramente mayor en los varones, esto es debido a los Andrógenos las hormonas masculinas que aumentan la producción de sebo.
Por el vello corporal el pelo terminal más grueso que facilita la obstrucción del folículo y se da en mayor frecuencia en deportes de contacto y uso de ropa deportiva ajustada que genera fricción.
¿A qué edad es más frecuente?
Aunque pueden aparecer a cualquier edad (incluso en lactantes por el uso del pañal), los picos de frecuencia son claros:
Edad Preescolar y Escolar (2 a 6 años) debido a que están más expuestos a raspaduras, juegos en el suelo, picaduras de insectos y colonización bacteriana en jardines e instituciones.
Adolescencia (Púberes) es el pico máximo. Los cambios hormonales de la pubertad aumentan la actividad de las glándulas sebáceas, lo que sumado a la sudoración intensa y, en algunos casos, al inicio del rasurado, crea el escenario perfecto para la foliculitis y el forúnculo.
El profesional menciona que más allá de la edad, en pediatría vemos un aumento notable de casos durante el verano. El calor, la humedad y el sudor (hiperhidrosis) maceran la piel, debilitando su barrera natural y facilitando la entrada del Staphylococcus aureus



















